ドライアイとは
何らかの原因で涙の安定性が失われる病気
「ドライアイ」という言葉を聞いたことがある方は比較的多いと思います。一方で、実際にドライアイの患者さんの診察をしていると、「目が乾く」という症状の方ばかりではなく、多彩な症状が見られることに気付きます。
我が国のドライアイ研究会の最新の定義(2016年版)では、ドライアイは「様々な要因により涙液層の安定性が低下する疾患であり,眼不快感や視機能異常を生じ,眼表面の障害を伴うことがある」 と定義されています。
つまり現在では、「ドライアイは涙の安定性が低下する病気」であると考えられているのです。
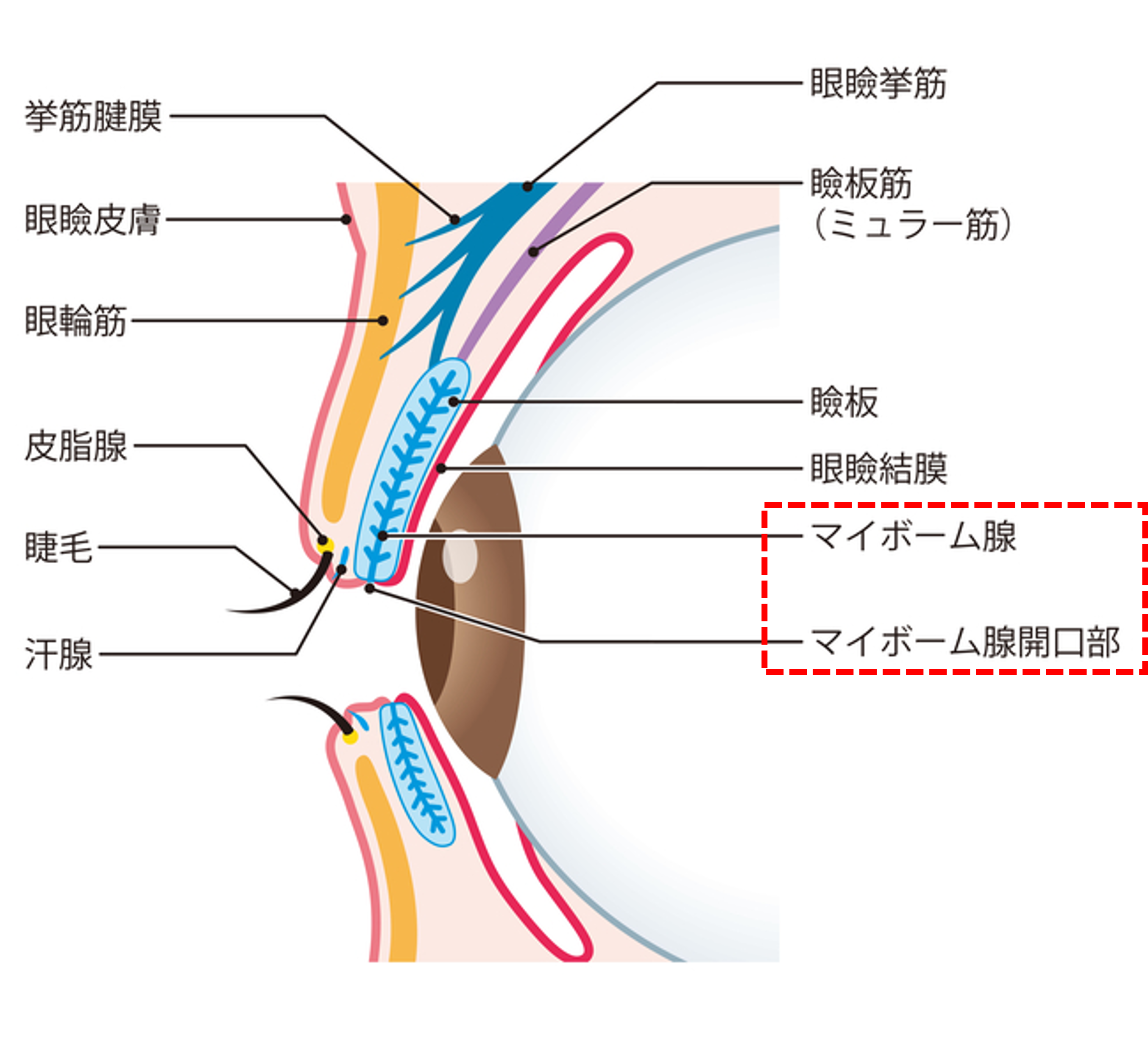
目を守る涙の構造
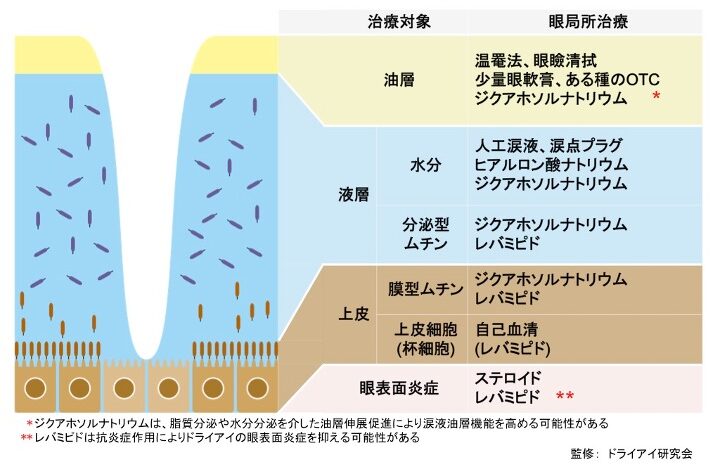
正常な目の表面は、涙の薄い膜で覆われていて、この膜は表面から順番に「油層・水層(ムチンゲル)」という2層で構成されています。
最も外側にあるのは油層で、これは涙の蒸発を抑える役割をしています。ムチンは水分を保持する性質があるたんぱく質で、分泌型と膜型の2種類に分けられます。分泌型ムチンは水層にあり、水層をゲル状に保つことで涙への機械的ストレスに抵抗する働きを持っています。
一方、膜型ムチンは角膜(黒目)や結膜(白目)の最も表面の細胞にあって、眼表面のバリア機能に貢献し,瞬目時の摩擦を軽減する役割を果たすとともに,上皮表面の水濡れ性を向上させるとされています。
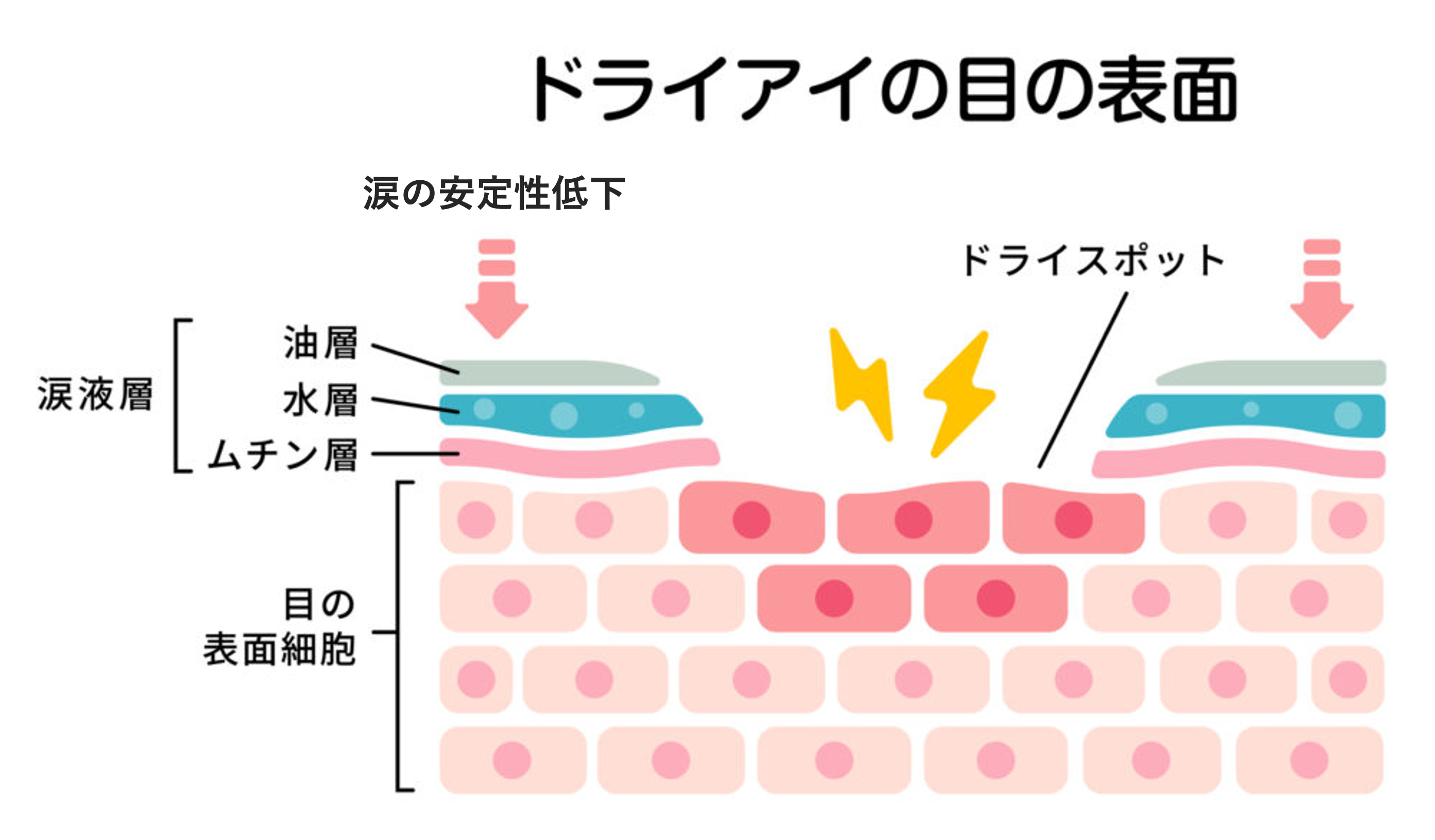
ドライアイの目の表面
ドライアイの定義にありましたように、ドライアイでは何らかの原因で涙の安定性が失われてしまいます。
このため眼の表面に涙で覆われていない場所(ドライスポット)ができてしまうと、異物や瞬きによる刺激を眼の表面が直接受けてしまうことになり、これによって様々な自覚症状が引き起こされます。
ドライアイの原因
ドライアイは「涙の量が減る」タイプと「涙の蒸発が亢進する」タイプの2つに分類されます。
「涙の量が減る」タイプのドライアイ
- 加齢、シェーグレン症候群、移植片対宿主病(GVHD)
- 内服薬(抗コリン作用薬内服など)による涙液分泌不全
- スティーブンス・ジョンソン症候群や眼類天疱瘡などの炎症性眼表面疾患
- 糖尿病
- 眼の手術(白内障手術や角膜の手術など)
が代表的な原因ですが、近年メタボリック症候群やパソコン/スマホ作業時間が長い方でも涙の量が減っていることが報告されています。
「涙の蒸発が亢進する」タイプのドライアイ
- マイボーム腺機能不全(MGD)
- 兎眼
- まばたきの回数低下
- ビタミンA 欠乏
- (点眼剤に含まれる)防腐剤
- コンタクトレンズ装用
- アレルギー性結膜炎
が代表的な原因です。
涙が減るタイプのドライアイ
加齢によるドライアイ
 加齢とともに皮膚が乾燥しやすくなる方が多いように、目も同様に涙液量が徐々に減少し、ドライアイを発症しやすくなります。
加齢とともに皮膚が乾燥しやすくなる方が多いように、目も同様に涙液量が徐々に減少し、ドライアイを発症しやすくなります。
眼科疾患によるドライアイ
自己免疫疾患、薬剤アレルギーなどによって、ドライアイを発症する場合もあります。
シェーグレン症状群
中年女性に多い自己免疫疾患で、涙や唾液などの分泌腺が壊れてしまう病気です。
重度の症状では、目が開けられないほど痛みを感じる方もいらっしゃいます。
スティーブンス・ジョンソン症候群
重篤な皮膚・粘膜疾患の1つで、全身の皮膚や粘膜に強い炎症が起こる病気です。
目の表面にも強い炎症が起こり、また涙の分泌も強く障害されてしまうことがあります。
お薬の副作用によるドライアイ
目の疾患の治療で使用される点眼薬には、細菌が増殖しないように防腐剤が含まれています。
もちろん治療をする際は、危険性の無いような濃度に調整されて処方されていますが、患者さんの体質によってはこの防腐剤の影響で角膜に傷がつくこともあります。
また高血圧治療薬や精神疾患薬などの使用によって、涙の分泌が抑えられ、量が減少してしまうこともあります。
涙の蒸発が亢進するタイプのドライアイ
マイボーム腺機能不全によるドライアイ
ドライアイでは「涙の質」がとても重要な要素です。その質を左右する要素の一つである「油」を出すのが、まぶたの裏側にあるマイボーム腺と呼ばれる部分です。このようにマイボーム腺の機能に異常が起こる病気を、マイボーム腺機能不全(Meibomian Gland Dysfunction、MGD)といいます。
2023年に発表された最新のガイドラインでは、MGDは「さまざまな原因によってマイボーム腺の機能がびまん性に異常を来した状態であり,慢性の眼不快感を伴う。」と定義されています。
上下のまぶたに合わせて50〜70本ほどあるマイボーム腺ですが、何らかの原因によってこのマイボーム腺が詰まってしまうことがあります。
このようにマイボーム腺の機能に異常が起こる病気を、マイボーム腺機能不全(Meibomian Gland Dysfunction、MGD)といいます。
この病気は、50歳以上の日本人の10〜30%にみられることが分かっています。
マイボーム腺が詰まってしまう原因は様々あり、加齢、閉経、まぶたでの細菌増殖等があげられます。
これらの原因によってマイボーム腺が詰まり、涙への油分の分泌が不足することによって、ドライアイを発症します。
マイボーム腺機能不全の症状
マイボーム腺機能不全を発症すると、ドライアイ症状の他に下記の症状が見られることが多いです。
- 充血しやすい
- 涙目になりやすい
- まぶたが重い
- まぶたが熱い
- ものもらいができやすい
- まつげが減ったり、眼にささったりしやすい
- まつげが汚れやすい
これらの症状があり、点眼治療で改善しにくい方はマイボーム腺機能不全を発症している可能性があります。
コンタクトレンズによるドライアイ
近年のソフトコンタクトレンズは優れたものが多いですが、それでもソフトコンタクトレンズ装着によって水分の蒸発量が増えてしまい、ドライアイになりやすくなります。
生活習慣とドライアイ
 空気が乾燥しがちな冬場は、涙の蒸発量も増えてしまい、ドライアイになりやすい傾向があります。
空気が乾燥しがちな冬場は、涙の蒸発量も増えてしまい、ドライアイになりやすい傾向があります。
また、夏の場合でもエアコンの効いたお部屋に長時間滞在することで次第に乾燥していきます。直接、風が当たらないように注意が必要です。
若い世代で多いのは、スマートフォンの使用過多によるドライアイです。モニタ画面を長い時間見続けると、無意識にまばたきの数が減ってしまいます。
まばたきには涙を均一に広げる役割があるため、回数が極端に減ってしまうと乾燥してしまいます。
お仕事でパソコンや携帯端末を使用されている方ももちろん、ドライアイを発症しやすい環境といえます。
ストレスが重なることで、ドライアイになってしまう方もいらっしゃいます。
これはストレスの影響で自律神経のバランスが崩れ、副交感神経によって支配される涙の分泌が減少してしまうためと考えられています。
ドライアイの症状
日常生活に支障をきたす前に早めの受診を
以下に該当する方は、ドライアイの症状、もしくは初期症状の可能性があります。
気になる目の乾燥、こんなお悩みありませんか?
- 目がショボショボとしてかすむ。
- 目がゴロゴロして乾いた感じになる。
- 乾燥して目を開けるのが辛い。
- 目を使うことが多く、疲れやすい。
- 光が眩しく感じる。
- 目が充血しやすい。
- 目に痛みや重い感じがある。
など
たとえ目に不快な感じがあっても、強い痛みや目に見えた症状が出ないドライアイは、放置されがちで眼科への受診を遠のけてしまう方も少なくありません。
しかし、そのまま放置すると、慢性的な不快感が続くことで生活の質が下がることを忘れてはいけません。
ドライアイの検査・診断
ドライアイを診断するために以前は「涙の量を測る検査(シルマー試験)」と「涙が乾き始めるまでの時間(涙液層破壊時間 BUT)」の2つが必須でしたが、最新のドライアイ診療ガイドラインでは後者を測定し、涙が乾き始めるパターンをみることで診断が可能になっています。
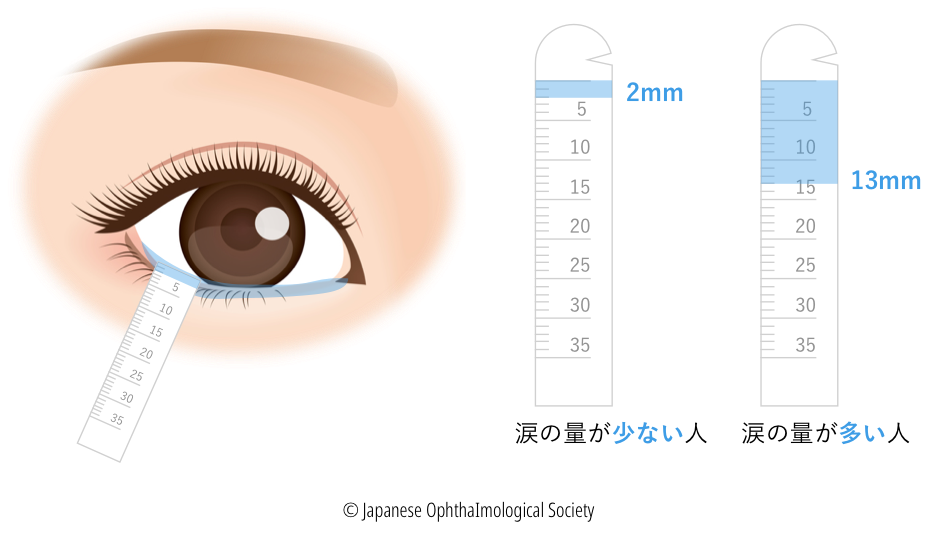
涙の量を調べる検査
前にお話ししました通り、現在では必須ではありませんが、ドライアイが疑われる場合、シルマーテスト(シルマー試験)とよばれる、涙の分泌量を調べる検査を行うことがあります(涙液分泌検査)。
細長い試験紙を下まぶたに挟み、5分程度置いてどれほど試験紙に染み込むかを確認します。
所要時間も10分以内で終わりますので、簡単に検査することができます。
目の乾燥具合を調べる検査
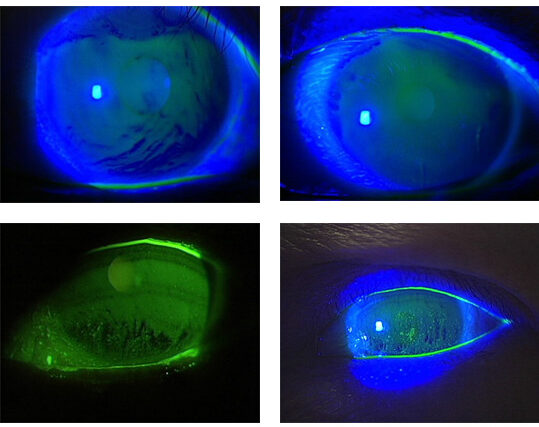 BUT(Tear Break Up Time)検査は、目の表面の涙がどの程度の時間で乾燥するかを調べる検査です。
BUT(Tear Break Up Time)検査は、目の表面の涙がどの程度の時間で乾燥するかを調べる検査です。
フルオレセインとよばれる色素を点眼し、細隙灯顕微鏡で目の表面を観察します。
患者さんには、まばたきを止めて、真っすぐ正面を見ていただきます。
すると次第に目の表面が乾いて、色素が消える部分が出現します。
この時間をBUT(Tear Break Up Time)と呼びます。
10秒以上であれば正常と判断し、もし5秒以下であればドライアイが疑われます。 またドライアイが疑われる場合、その乾燥の仕方(ブレイクアップパターン)をみることで、涙が少ないタイプなのか涙の蒸発が早いタイプなのかの判別をすることができます。
最新のドライアイ検査装置/idra(アイドラ)
 長町よこくら眼科では、最新のドライアイ検査装置 idra(アイドラ)を導入しています。
長町よこくら眼科では、最新のドライアイ検査装置 idra(アイドラ)を導入しています。
idra(アイドラ)で測定できること
- 涙の安定性が十分か調べる検査(NIBUT)
- 涙の量が十分か調べる検査(涙液メニスカス)
- 脂の厚みを測定する検査(インターフェロメトリー)
- 脂を分泌する線に異常がないか調べる検査(マイボグラフィー)
- 瞬きがしっかりできているか調べる検査
この機械1台でドライアイの程度や原因を詳しく解析することができ、効果的な治療方法を選択するための重要な指標となります。
ドライアイの治療
点眼薬の使用
 比較的、ドライアイの症状が軽い場合には、点眼薬で自覚症状を改善することができます。
比較的、ドライアイの症状が軽い場合には、点眼薬で自覚症状を改善することができます。
まず、代表的な点眼薬の種類には、人工涙液があります。人工涙液は、目に必要な水分を補うために使用されます。また、ヒアルロン酸製剤という点眼薬もあります。ヒアルロン酸は、目の表面にある角膜や結膜を保護し、水分を保持する働きがあります。
さらに、ムチンや水分を分泌促進する点眼薬(ジクアホソルナトリウム)や、ムチンを産生する点眼薬(レパミピド)などもあります。
ジクアホソルナトリウムとレバミピドが使われるようになってから、多くのドライアイ患者さんの自覚症状を改善させることができるようになりました。
涙点プラグ
涙点プラグとは、涙の流れ出る穴である涙点に、小さなプラグを挿入することで、涙の流れを改善し目を保湿するための装置です。プラグの大きさや材質など、いろいろなものが開発されています。
この涙点プラグを挿入することで、目の表面に涙液を保持することができます。これにより、ドライアイの症状である目のかゆみや痛み、充血、異物感、視力の低下などを改善することができます。
涙点プラグは、一時的なものから長期的に使用できるものまで、種類があります。適切な涙点プラグの種類を選択するためには、眼科医師との相談が必要です。
涙点プラグを挿入することで、点眼薬の使用回数を減らすことができるため、患者の生活の質を向上させることができます。また、コンタクトレンズを使用していた患者も、涙点プラグを挿入することで、より快適に使用することができるようになることがあります。
涙点プラグの挿入自体は、短時間で簡単に行うことができ、痛みもほとんどありません。
温罨法/リッドハイジーン(まぶたの清潔を保つこと)
以前から瞼を温めると目がすっきりすることが経験的に知られていましたが、近年の研究により、温めることによってマイボーム腺に詰まった脂が出やすくなるということが判明しています。
お湯で温めて絞ったタオルを眼の上に5~10分置くという方法が最も簡単ですが、電子レンジで温めることで繰り返し使えるアイマスク等も便利です。
マイボーム腺機能不全の原因として、マイボーム腺での細菌増殖の他、デモデックス(カオダニ)の関与が近年知られるようになってきました。このような場合、専用のシャンプーで瞼を直接洗うことでこれらの微生物の活動性を抑え、マイボーム腺機能不全に伴う症状を改善することができることが判明しています。
これらを毎日継続して行うことが、マイボーム腺機能不全の症状改善に有効です。
IPL治療/新しいドライアイ治療
マイボーム腺機能不全の治療
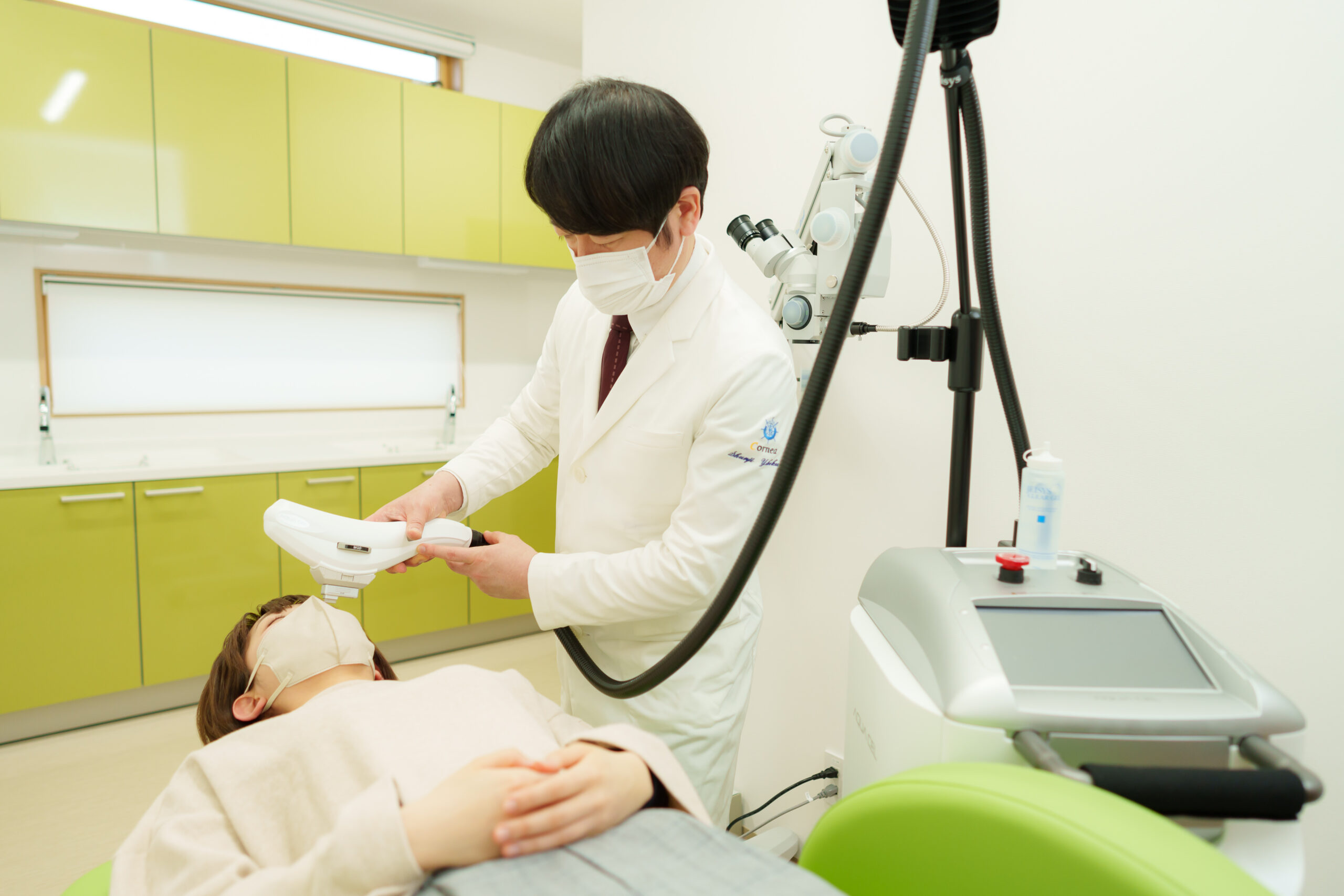 IPL(Intense Pulsed Light)とは、特殊な光を用いた治療法です。これまでシミやそばかす、肌のくすみ、ニキビ跡といったお肌のお悩みを改善する治療機器として、主に美容皮膚科で使用されてきました。
IPL(Intense Pulsed Light)とは、特殊な光を用いた治療法です。これまでシミやそばかす、肌のくすみ、ニキビ跡といったお肌のお悩みを改善する治療機器として、主に美容皮膚科で使用されてきました。
現在はこのIPLの特性を活かして、マイボーム腺機能不全の治療にも活用されています。
IPL治療は、目の周りにある顔面の皮膚に対して、マイルドな光を照射することで、マイボーム腺に詰まった分泌物や細菌などを除去し、マイボーム腺の機能回復を促す効果があります。特に、点眼治療や温罨法・リッドハイジーンを行っても症状が残る方には有効と考えられます。
治療時間は10分程度で、数回の施術を繰り返すことで、症状の改善が期待できます。治療自体は痛みが少なく、ほとんどの方が普通に生活を継続できます。
ただし、IPL治療には副作用がある場合があり、照射部位の赤みや痛み、熱感、かゆみ、皮膚の色素沈着、水疱やかさぶたなどの症状が現れることがあります。
そのため、治療前に必ず専門医と相談し、リスクや効果を十分に理解した上で治療を受けるようにしましょう。
IPL治療の流れ
※ 全て自由診療(自費診療)となり、ドライアイ以外の診療や処方といった通常の保険診療との併用はできませんのでご注意下さい。
- 適応検査(idraなど)
- IPL 1回目
※ 3〜4週間空ける - IPL 2回目
※ 3〜4週間空ける - idraによる効果判定→ IPL 3回目
※ 3〜4週間空ける - IPL 4回目
※ 3〜4週間空ける - idraによる効果判定
IPL当日の流れ
-
メイクを落とした状態で来院して頂きます。
-
まつ毛を覆って目を保護するため、専用のアイパッチを貼ります。
-
目の周りに冷却ジェルを塗ります。
-
IPLを照射します(こめかみ、上下のまぶた)。
※ IPLの照射時間は10分程度です。 -
ジェルをふき取ります。
-
マイボーム腺を専用の鑷子で圧迫し、マイボーム腺の詰まりを取り除きます(マイバム圧出)。
-
メイクをし、日焼け止めを塗って御帰宅となります。
施術後は紫外線からの刺激を防ぐため、日焼け止めをご使用ください。
施術後すぐに洗顔・シャワーをして頂いても大丈夫ですが、熱いお風呂、激しい運動、お顔のマッサージは5日ほどお控え下さい。また、施術後も温罨法・リッドハイジーンを継続することが効果の持続のために重要です。
ドライアイの予防法
目の乾きを防ぐために日々の生活で心がけること
ドライアイの効果的な予防方法には、以下のようなものがあります。
1:適宜、目の休息を
適切な瞬きの回数を意識すること 長時間のスマートフォンやパソコン作業などで瞬きの回数が減るため、意識的に瞬きを行い、目を休めるようにしましょう。
2:目の乾燥を防ぐ
加湿器を使用すること 部屋の空気が乾燥すると目の表面も乾燥してドライアイの症状が悪化します。加湿器を使って室内の湿度を保ち、目の乾燥を防ぎましょう。
3:目を温める
目を温めることで血行が良くなり、目の疲れを軽減する効果があります。目薬を使用する前に、温かいタオルで目を温めることも効果的です。
4:健康的な生活習慣を心がける
バランスのとれた食生活を心がけ、十分な睡眠をとることで、目の健康を保ち、ドライアイを予防することができます。
5:コンタクトレンズの適切な使用
コンタクトレンズの装用時間を守り、清潔に保つことが重要です。また、ドライアイの症状がある場合は、コンタクトレンズを外して休憩することが大切です。
以上のような予防方法を実践することで、ドライアイの症状を軽減し、健康な目を保つことができます。
仙台市太白区でドライアイなら、長町よこくら眼科へ
ドライアイは、失明など深刻な状態になるような病態ではありませんが、目の不快感や疲れなどの慢性的な症状が起こり、日常生活の質を大きく低下させることがあります。また、ドライアイの人は、一般の人と比べて視力が一定しないことがあるため、視覚品質の低下が起こることがあります。
最近では、多様な治療法が開発されているため、目の異物感や疲れ、または視界が悪くなったなど、症状が長期間続く場合は、早めに眼科に相談することが大切です。